- Послеоперационный период после удаления катаракты
- Сколько длится реабилитация?
- Медикаментозный режим
- Осмотры врача после операции катаракты
- Что нельзя после операции катаракты
- Чистка хрусталика глаза лазером при вторичной катаракте (фиброзе и помутнении задней капсулы)
- Причины возникновения
- Признаки вторичной катаракты
- Диагностика
- Лечение
- Вторичная катаракта: причины возникновения, симптомы и методы лечения
- Что такое вторичная катаракта
- Причины возникновения вторичной катаракты
- Как лечить вторичную катаракту
- Что такое лазерная дисцизия вторичной катаракты (ЛДВК)
- Как назначается лазерная дисцизия
- Материалы по теме
Послеоперационный период после удаления катаракты
Катаракта или помутнение хрусталика – глазное заболевание, лишающее человека способности видеть окружающий мир во всех его красках и требующее замены естественной линзы глаза искусственной. Современные способы удаления катаракты позволяют пациенту в день операции возвратиться домой. Но это не означает, что сразу можно вести привычный образ жизни. Врачи обязательно дают рекомендации, что можно делать, а что нельзя после операции катаракты в реабилитационный период, чтобы зрение полностью восстановилось.
Сколько длится реабилитация?
В недавнем прошлом были экстракапсулярные или интракапсулярные операции по устранению катаракты с наложением швов. Они требовали пребывания пациента в стационаре, в первые дни необходимо было соблюдать строгий постельный режим, а реабилитационный период длился полгода со строгими ограничениями.
Но такие хирургические действия уже практически нигде не используются. В 95% случаях для удаления помутневшего хрусталика используют лазерное лечение катаракты (ЛЭК) или ФЭК (факоэмульсификацию), а на его место устанавливают искусственную интраокулярную линзу. Разрез при этом составляет 2 мм и не требует наложения швов.
Но, несмотря на малую травматичность операции реабилитация очень важна. Все равно в ходе хирургического вмешательства нарушается герметичность глаза, есть вероятность развития воспалительных процессов. Восстановительный период после бесшовной операции длится всего месяц.
В это время требуется строго соблюдать рекомендации, касающиеся образа жизни, принимать медикаментозные препараты, по прописанной офтальмологом схеме, не пропускать осмотры. Благодаря такому комплексному подходу обеспечивается профилактика и своевременное выявление развивающего воспаления или смещения вставленного искусственного хрусталика. Полноценное восстановление зрительной функции происходит за месяц. Именно столько длится реабилитационный период.
Медикаментозный режим
После хирургического лечения на прооперированный глаз накладывают стерильную повязку и специальный пластырь. На следующий день их снимают и приступают к медикаментозной терапии. Сначала смачивают ватный диск в левомицетиновых каплях (0,25%) и протирают им закрытое веко. Открывают глаз и закапывают Левомицетин согласно инструкции и рекомендации офтальмолога.
Классическая терапевтическая схема в послеоперационный период после удаления катаракты включает следующую комбинацию препаратов:
- Антибактериальные капли в комбинации с глюкокортикоидом Дексаметазоном.
Врачи прописывают эти средства для предотвращения возможного инфицирования в послеоперационный период. Они помогают снять воспаление, отечность, красноту, успокоить глаз. Их закапывают по 6 раз в день, через равные временные промежутки. Затем еще 3 недели по 4 раза. Если трудно запомнить схему приема лекарств, можно составить себе памятку.
- Нестероидные противовоспалительные капли.
Эта группа препаратов применяется для снятия болезненных ощущений, для предотвращения развития осложнений после удаления катаракты, например, отечности макулы, устранения воспалительных процессов. Назначаемый курс – месяц. Закапывают их по разным схемам. Диклофенак используют по 4-6 раз в день, а современное фармакологическое средство Броксинак всего 1 раз. НПВС применяют до тех пор, пока иммунная система не справится с так называемым стерильным асептическим воспалением.
- Гели и увлажняющие капли.
Гели необходимы для ускорения заживления роговицы. При неприятных ощущениях в глазу (чувство инородного тела) рекомендуются увлажняющие капли.
Восстановительный период у разных людей длится по-разному. Это зависит от возраста, состояния иммунитета, наличия хронических заболеваний, ослабляющих организм и затормаживающих выздоровление.
РЕКОМЕНДАЦИЯ! Главное, что нельзя делать после удаления катаракты глаз, – пренебрегать рекомендациями лечащего врача. Самостоятельно менять схему использования лечебных капель и количество закапываемых препаратов менять запрещается. Между первой и следующей инстилляцией должно пройти не менее 15 минут.
Осмотры врача после операции катаракты
Во время реабилитации требуется посещать офтальмолога для прохождения профилактических осмотров. Это необходимо для оценки успешного проведения операции.
Обычно врач назначает четырехразовый прием по следующей схеме:
- на следующие сутки после операции;
- через неделю;
- на 15-18 день;
- спустя месяц после удаления катаракты.
ВАЖНО! В пожилом возрасте и при наличии хронических заболеваний требуются более частые посещения хирурга и офтальмолога.
При первом визите офтальмолог измеряет пациенту внутриглазное давление, проводит осмотр на щелевой лампе, осматривает глазное дно. На последующих приемах к вышеописанным процедурам добавляется проверка остроты зрения, осмотр сосудов сетчатой оболочки, оценка состояния зрительного нерва.
Осмотры на седьмой и восемнадцатый день после операции назначаются не случайно, их нельзя пропускать. Именно в эти дни в организме развивается максимальная ответная сила иммунитета человека, по которой врач оценивает степень восстановления глазных структур. Если заживление идет плохо, он прописывает дополнительные медикаментозные средства.
На заключительном осмотре врач после обязательных процедур делает вывод о проведенной терапии. Если все хорошо, он дает рекомендации по дальнейшему домашнему лечению, коррекции образа жизни, рассказывает, от чего следует отказаться и на какое время. При наличии осложнений доктор назначает дополнительные лечебно-оздоровительные процедуры и даты новых осмотров.
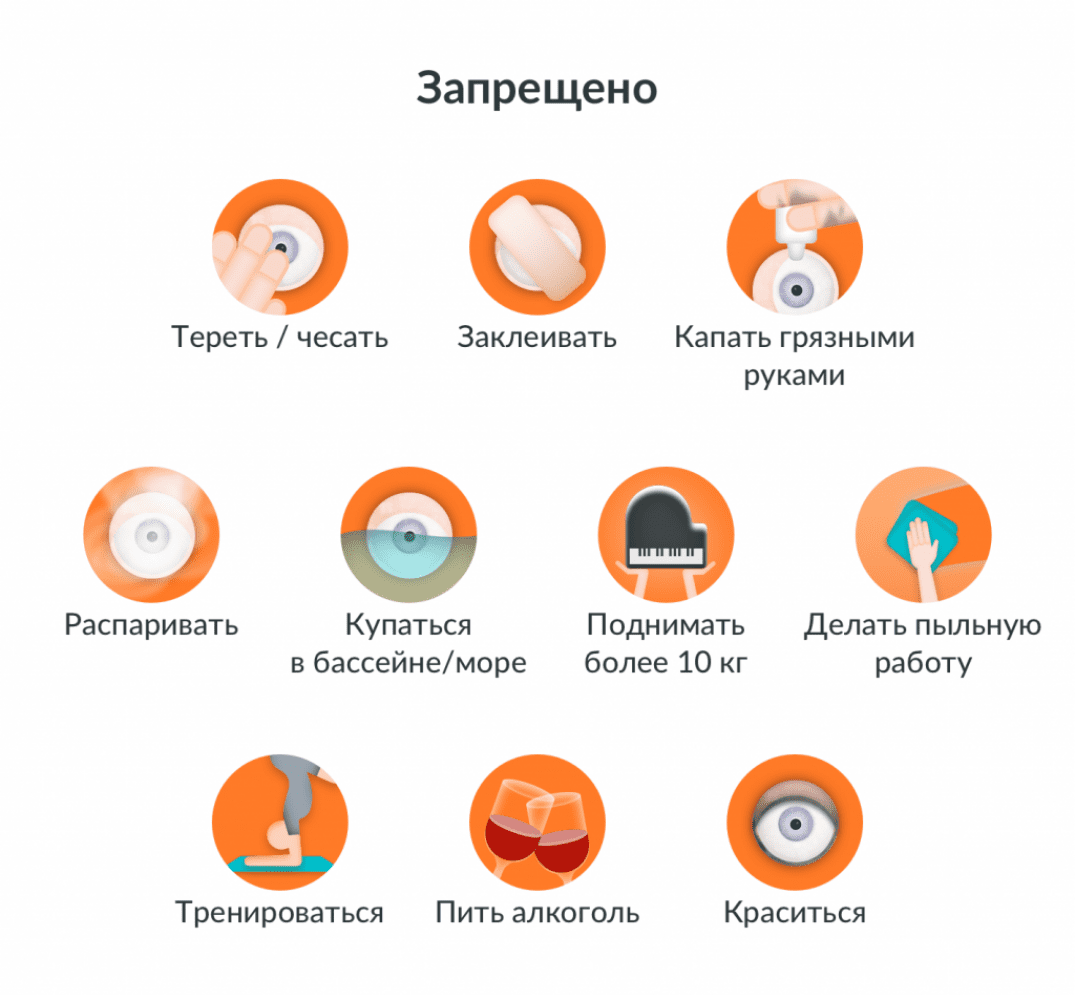
Что нельзя после операции катаракты
Ограничения в повседневной жизни обязательны после проведения операции по удалению катаракты. Это необходимо, чтобы новый хрусталик прижился, глазные структуры полностью восстановились, а зрение нормализовалось. Все запреты действуют совсем недолго, максимум 30 дней, за некоторым исключением. Стоит потерпеть, ведь на кону стоит неоценимая возможность – видеть мир четко и во всех красках.
Ограничения направлены на предотвращение повышения внутриглазного давления. А подниматься оно может от сильного напряжения, чрезмерной влажности и высокой температуры. Поэтому на протяжении месяца послеоперационного период рекомендуется:
- отказаться от посещения мест с большим количеством пыли и инородных тел, которые могут попасть в глаза;
- проявлять минимальную физическую активность;
- необходимо избегать запоров. Для этого налаживают питание, чтобы не было проблем с ЖКТ, а при необходимости используют слабительные средства;
- при выходе на улицу, даже пасмурную погоду, надевать солнцезащитные очки;
- под запретом посещение бассейнов, тренажерных залов;
- не тереть веки. Это приводит к открытию хоть и малюсенькой, но раны. А значит и входа для инфекции. Если человек случайно почесал глаз во сне, а на утро испытывает дискомфорт, необходимо сразу проконсультироваться с офтальмологом. При слезотечении глаз тоже нельзя тереть. Слезы промакивают только на щеках.
- мыть волосы нужно, только откинув голову назад;
- не пользоваться тенями для век, тушью для ресниц, карандашом для бровей, подводкой и прочей декоративной косметикой, частицы которой могут попасть в глаза;
- постараться не контактировать с больными инфекционными и вирусными заболеваниями;
- отказаться от паровых ванн для лица. При высокой температуре расширяются сосуды, активируются и бактерии, обитающие в конъюнктивальной полости. В глаз вполне может попасть вирусная или бактериальная инфекция.
- не поднимать тяжести. Лучше ограничится 2-3 кг. При чрезмерном напряжении глазное давление может резко подскочить, что приведет к раскрытию раны или смещению искусственного хрусталика. Потребуется еще одна операция.
- не спать на стороне прооперированного глаза в течение первых суток. Если процесс заживления идет нормально, после снятия повязки этот запрет снимается. Но важно каждый день менять постельное белье.
ВАЖНО! Посещение сауны, бани и других мест с высокой влажностью и температурой ограничивают на протяжении 3 месяцев. Некоторые врачи советуют и в дальнейшем людям, перенесшим замену хрусталика, ограничивать походы в парилку.
Некоторые пациенты, не знают как вести себя после операции катаракты, что нельзя, какие ограничения имеются. Они боятся, что длительное время не смогут читать, работать за компьютером, заниматься уборкой, готовить еду, смотреть телевизор. Это связано с многочисленными мифами, которые родились еще во время, когда медицина была отсталой, а операция по удалению катаракты травматичной, шовной. После нее требовалось находиться несколько дней в больнице, соблюдать постельный режим.
Сегодня особых запретов на зрительные нагрузки после хирургического вмешательства нет. Делать можно все, только без фанатизма. Заниматься легкой уборкой, писать и читать, не наклоняя головы, пользоваться гаджетами по мере необходимости и периодически делать перерывы. Смотреть телевизор лучше не более 30 минут в день в течение первой недели. Во время просмотра человек меньше моргает, выделяется мало слез, которые дезинфицируют ранки. Растет риск инфицирования.
Хирургическое удаление катаракты и замена помутневшего хрусталика на искусственную линзу составляет лишь половину успеха в деле восстановления хорошего зрения. Остальное зависит от пациента. Зная, что нельзя делать после операции катаракты, соблюдая медикаментозный режим, выполняя рекомендации врача по ограничениям в течение восстановительного периода, регулярно проходя осмотры можно добиться полного выздоровления.
Источник
Чистка хрусталика глаза лазером при вторичной катаракте (фиброзе и помутнении задней капсулы)
Автор:
Миронова Ирина Сергеевна
Мед. портал:
Хрусталиковая капсула представляет собой тончайший эластичный мешочек вмещающий твердую структуру естественной оптической линзы человеческого глаза. В нее, после операции по поводу удаления катаракты помещается искусственный хрусталик, который на профессиональном языке называют интраокулярной линзой (ИОЛ).
При проведении хирургического лечения катаракты передняя часть хрусталиковой капсулы нарушается и ее удаляют вместе с содержимым — мутным ядром и корой пораженного катарактой хрусталика. Именно в специально оставленную заднюю часть хрусталиковой капсулы и имплантируется интраокулярная линза.
Как правило, после операции катаракты достигается долговременный стабильный хороший результат. Однако у определенной части пациентов, в силу абсолютно неконтролируемых физиологически обусловленных причин, имплантация ИОЛ может вызывать постепенно развивающееся помутнение задней капсулы хрусталика.
Причины возникновения
Подобное помутнение, как правило, слабо выражено и сказывается на зрении в незначительной степени. Частота его может колебаться в пределах 10 — 50% случаев всех прооперированных больных. Развитию подобного помутнения могут способствовать многие факторы, в т.ч. сопутствующая катаракте глазная патология, метод проведения операции, тип используемого искусственного хрусталика и в редких случаях, недостаток опыта у выполнявшего операцию офтальмохирурга.
С развитием помутнений задней капсулы хрусталика, у пациента возникают симптомы, весьма схожие с признаками развития катаракты. Поэтому подобное состояние получило название вторичной катаракты.
Признаки вторичной катаракты
Развитие вторичной катаракты может проявляться следующим симптомами:
- Постепенным снижением зрения, при нормализации зрения сразу после операции.
- Засветами от искусственных источников света и солнца.
Диагностика
Выявление помутнений задней капсулы хрусталика может быть осуществлено на основании жалоб пациента, в процессе обычного осмотра глаз при помощи щелевой лампы. Значительно лучше, помутнение визуализируется после расширения зрачка специальными каплями (к примеру, атропином). Данные об остроте зрения сразу после операции по поводу катаракты и определение ретинальной остроты зрения, считаются необходимыми для прогноза возможного улучшения остроты зрения в случае удаления выявленного помутнения.
Лечение
Восстановление зрения при вторичной катаракте достигается простой операцией, которую выполняют с помощью специального YAG- лазера. Она получила название ИАГ-лазерной дисцизии задней капсулы, что подразумевает удаление мутной задней капсулы из оптической оси. Процедура является безболезненной, проводится без разрезов глаз и применения анестезии, практически не вызывает возникновения каких-либо осложнений.
После проведения хирургической процедуры и окончания действия капель, расширяющих зрачок, пациенты, как правило, отмечают моментальное улучшение остроты зрения. При этом, уровень улучшения зрения напрямую связан с отсутствием прочих глазных патологий и степенью помутнения задней капсулы хрусталика.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов обеспечивают благоприятный результат для пациента.
Узнать стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или заполнив форму онлайн-записи.
Источник
Вторичная катаракта: причины возникновения, симптомы и методы лечения
Катаракта удалена, но спустя время зрение опять ухудшилось? Мир потерял четкость и яркость, вновь выглядит мутным, как сквозь запотевшее стекло? Вы снова натыкаетесь на предметы в сумерках и не можете читать даже в очках? А может появились ореолы вокруг источников света? Скорее всего, это симптомы вторичной катаракты . Расскажем, что это такое и как ее лечить.
Что такое вторичная катаракта
Первичная катаракта — это помутнение хрусталика. После того как во время операции родной, но уже не функциональный хрусталик разжижается и удаляется, в глазу от него остается пустая капсула, похожая на пакетик, который по обе стороны, как гамачок, закреплен связками. Капсула совершенно прозрачная. После аспирации хрусталиковых масс ее очищают и полируют. Именно в ней затем размещается искусственная линза.
Искусственный хрусталик не мутнеет, и в том виде, в каком катаракта была, она не «вернется». Но в некоторых случаях в оставшемся капсульном мешке начинается процесс регенерации хрусталиковых тканей. Конечно, новый полноценный хрусталик не вырастет! Какие-то клеточки, оставшиеся после операции, со временем разрастаются и покрывают мутной пленкой заднюю стенку капсулы. Если процесс не затрагивает оптическую зону, возникает где-нибудь на периферии, то человек не испытывает никакого дискомфорта. Иногда же пленка перекрывает всю заднюю стенку и препятствует попаданию световых лучей внутрь глаза. Это явление и называют вторичной катарактой. Зрение становится хуже: снижается резкость и цветовосприятие.
Вторичная катаракта возникает после операции не у всех и не всегда. Может появиться через год, через два, может через десять лет. К сожалению, бывает, что появляется и раньше — уже через полгода после хирургического вмешательства.
Причины возникновения вторичной катаракты
Почему появляется вторичная катаракта, однозначного ответа пока нет, но можно говорить о факторах, которые способствуют ее развитию:
- Возраст пациента. Чем моложе организм, тем легче и быстрее он отвечает регенерацией на повреждение.
- Материал искусственной линзы. Вторичная катаракта чаще наблюдается при имплантации гидрофильных акриловых линз, с более дорогими гидрофобными (с водоотталкивающим покрытием) — значительно реже.
- Конструкция ИОЛ. Важно, насколько плотно примыкают края линзы к капсульной сумке. Если они заостренные (прямоугольные), то препятствуют прорастанию эпителиальных клеток в оптическую зону.
- Сопутствующие системные заболевания, например, сахарный диабет.
- Некачественно произведенное удаление хрусталика: частички хрусталика были убраны не до конца.
Как лечить вторичную катаракту
Лекарственные препараты не способны устранить образовавшуюся в капсульной сумке пленку или хотя бы затормозить ее разрастание. Поэтому никаких консервативных методов лечения вторичной катаракты после замены хрусталика не существует.
«На сегодняшний день врачи могут предложить пациенту два варианта терапевтического вмешательства. Первый — подобен удалению первичной катаракты: через проколы в роговице производится промывание задней капсульной стенки. Операция малотравматичная, проводится под местной, капельной анестезией. Но такой метод практикуют редко, потому что проще и безопаснее вторичную катаракту лечить лазером».
Основатель сети офтальмологических клиник «Омикрон» Александр Падар.
Что такое лазерная дисцизия вторичной катаракты (ЛДВК)
Лазерная дисцизия — самый распространенный метод восстановления зрения при вторичной катаракте, простой и эффективный.
Для процедуры требуется специальная установка с лазером. Он отличается от лазеров для коррекции зрения и коагуляции сетчатки мощностью и другими характеристиками. Лазер не имеет температурных реакций и коагуляционных свойств (не образует спаек). Но точно так же фокусируется на заданную глубину и воздействует строго локально, в нашем случае — только на эпителиальную пленку.
Как проходит операция
Несколько выстрелов лазером — пленка в оптической зоне разрушается, образуется своего рода окошко, через которое лучи света опять беспрепятственно попадают в глаз. Вся процедура занимает несколько минут.
Это бесконтактный метод. Во время процедуры пациент, как правило, не испытывает никаких особых ощущений. Только вспышки яркого света, от которых могут немного слезиться глаза. Нет ни ран, ни ожогов, а потому риски возникновения воспалительной реакции сведены к минимуму.
Эффект от операции мгновенный. Зрение возвращается сразу. Через полчаса после процедуры врач еще раз осматривает глаза пациента, измеряет остроту зрения и отпускает домой.
Понадобится где-то часа два, чтобы глаза полностью пришли в норму после яркого света, а также после анестезирующих и расширяющих зрачок капель. Все. Можно жить обычной жизнью и наслаждаться красотой окружающего мира.
Реабилитационный период отсутствует, как и послеоперационные ограничения. Несколько дней человек может наблюдать «мушки» перед глазами. Это остатки разрушенной пленки. Постепенно они распадутся и исчезнут.
В течение 3–5 дней рекомендуется закапывать противовоспалительные капли. Какие именно — на усмотрение лечащего врача. Пациентам с глаукомой, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день.
Есть ли противопоказания у лазерной дисцизии?
Поскольку вмешательство при лазерной дисцизии абсолютно не травматичное, ограничений как таковых у этого метода нет. Возрастных в том числе.
Операция может быть отложена, если общее самочувствие пациента не позволяет проходить процедуру, или имеют место острые воспалительные процессы в глазу. После того как они будут купированы и при удовлетворительном состоянии здоровья, можно будет провести лазерную дисцизию задней капсулы хрусталика.
Как назначается лазерная дисцизия
Врач назначает дисцизию вторичной катаракты на основании жалоб пациента и объективных данных, полученных во время осмотра. Анализы сдавать не нужно.
Иногда врач может посоветовать провести чистку вторичной катаракты во время очередного офтальмологического обследования после замены хрусталика на искусственную линзу, когда сам пациент еще не обращает внимание на снижение зрения. Поэтому не пренебрегайте ежегодными профилактическими визитами к окулисту.
Здоровья вашим глазам!
Материалы по теме
Временные противопоказания к лазерной коррекции зрения — что это и как с этим справиться? Почему могут отказать в операции? Можно ли делать операцию до 18 лет? Обо всем этом в нашей статье.
Комплексное обследование зрение проводится на дюжине самых разных аппаратов — сложно разобраться, для чего используется тот или иной прибор. В этой статье мы подробнее расскажем о принципах работы авторефкератометров.
Улучшение зрение без операции больше не просто мечта! Ночные линзы помогут вам насладиться красотой мира без очков и линз. Как их подобрать и в чем их преимущества — читайте в нашей статье.
Источник