- Препараты от аллергии
- Терапия острых аллергических состояний на догоспитальном этапе
- Основные причины возникновения и патогенез
- Клиническая картина, классификация и диагностические критерии
- Лечение острых аллергических заболеваний
- Типичные ошибки, допускаемые на догоспитальном этапе
- Показания к госпитализации
Препараты от аллергии
Как избавиться от аллергии?
Аллергия – дело серьезное, при первых симптомах нужно обратиться к врачу, тут затягивать нельзя. Очень часто при периодических приступах аллергии, человек очень легко относится к новому ее приходу, ратуя на то, что симптомы аллергии сами как-нибудь испарятся.
Чаще всего при признаках аллергии назначают применение антигистаминных препаратов, советуют внимательно относиться к гигиене своего жилья, а также сократить использование химических чистящих средств.
Не стоит забывать и о том, что причиной аллергии может стать стресс или проблемы с эндокринной системой.

В лечении аллергии существует несколько ключевых моментов:
- при возникновении симптомов аллергии первым делом следует защитить себя от контакта с аллергеном, это возможно в том случае, если вы знаете причину своего недомогания;
- при расположенности к возникновению аллергии следует проводить влажную уборку не реже двух раз в неделю при ремиссии, а при обострении аллергии – каждый день;
- следует проконсультироваться с врачом о том, какой комплекс средств от аллергии будет наиболее эффективен конкретно в вашем случае;
- принятие мер, направленных на уменьшение чувствительности организма к аллергену, для этого определенным способом больному вводят небольшое количество аллергена постепенно увеличивать дозировку;
- использование средств народной медицины.
Таблетки против аллергии
В основу борьбы против аллергии входят два фактора:
- защита от контактов с аллергенами;
- удаление аллергена из организма.
Для удаления аллергенов существует большое количество лекарственных средств, но в каждом отдельном случае нужно подбирать медикаментозное лечение только в соответствии с рекомендациями медицинских специалистов, занимающихся вопросами лечения аллергии.
Существует несколько вариантов медикаментозного лечения аллергии:
- антигистаминные препараты;
- противовоспалительные средства;
- бронхорасширяющие средства;
- сорбирующие средства;
- спелеокамера.
При взаимодействии аллергена с организмом человека иммунная система начинает вырабатывать в больших количествах гистамин. Именно гистамин провоцирует ощущение зуда, покраснения кожных покровов, воспалительные процессы.
Антигистаминные препараты при аллергии
Антигистаминные препараты, как раз, ослабляют действие этого вещества. Они могут приниматься в таблетированной форме, в виде укола, капсул или микстур. Выделяют антигистаминные препараты первого, второго, третьего поколения.
- Действие антигистаминных препаратов первого поколения составляет примерно шесть часов и сопровождается возникновением сонливости и апатии. Такие средства от аллергии лучше не принимать в течение длительного периода времени, так как эффективность их действия на организм постепенно снижается.
- Антигистаминные препараты второго поколения не вызывают заторможенности, но могут негативно сказаться на деятельности сердца.
- Лекарства от аллергии последнего поколения не имеют побочных действий, присущих антигистаминам 1 и 2 поколения, но, тем не менее, перед их применением нужно проконсультироваться с врачом.
Для борьбы с такими видами аллергии как ринит, астма, экзема, конъюнктивит используют противовоспалительные препараты.
Среди противовоспалительных препаратов выделяют:
- стероидные лекарственные средства;
- кортикостероиды.
Бронхорасширяющие препараты от аллергии
Еще одним способом борьбы с аллергией являются бронхорасширяющие средства, которые используют для снятия симптомов, связанных с деятельностью дыхательных органов.
Среди бронхорасширяющих препаратов выделяют:
- бета- блокаторы (стимулируют расслабление дыхательных органов);
- холинолитики.
Сорбирующие препараты против аллергии
Также стоит отметить сорбирующие препараты, которые выводят из организма аллергены и токсины, а не только приглушают симптомы заболевания. Сорбенты применяются и для профилактики рецидива аллергии. К таким препаратам относится Полисорб. Этот препарат позволяет блокировать причину возникновения аллергии, вывести аллергены через кишечник естественным путём. Важным фактором является то, что лекарство не всасывается в кровь, поэтому его можно применять даже беременным женщинам.
Инновационный способ лечения аллергии, возникающей в органах дыхания – спелеокамера. Пациента помещают в камеру, воздух которой наполнен ионами соли. После данной процедуры происходит снижение уровня воспалительных процессов, улучшение защиты организма, а также улучшение работы слизистых оболочек.
Лечение аллергии с помощью народной медицины
- В народе известен способ лечения аллергии на коже при помощи мумиё. Для этого его растворяют в воде в пропорции 1/100 и наносят на воспаленные места.
- Также для лечения аллергии может пригодиться и яичная скорлупа, которую размалывают до состояния порошка и смешивают с лимонным соком (четверть чайной ложки порошка и две капли лимонного сока). Эту смесь принимают внутрь.
- Аллергию, согласно народной медицине, можно лечить и соками, к примеру, если смешать сок моркови, огурца и свеклы.
- Медовые соты могут стать эффективным средством, если, конечно, у вас нет аллергии на мед. Для избавления от неприятного недуга их нужно жевать по десять минут, и так два – три раза в течение дня.
- Еще одним интересным народным средством лечения аллергии является сок одуванчика. Его разводят с чистой водой 50/50. Этот раствор выпивают перед едой.
Источник
Терапия острых аллергических состояний на догоспитальном этапе
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими заболеваниями страдает в среднем около 10% населения земного шара. Особую тревогу вызывают данные ННПО скорой медицинской помощи, согласно которым за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%.
Основные причины возникновения и патогенез
Патогенез аллергических реакций на сегодняшний день достаточно полно изучен и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. Центральная роль в реализации иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при укусах насекомых. Лекарственная аллергия чаще всего развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, в настоящее время возросло число случаев развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения определения объема необходимой лекарственной терапии на догоспитальном этапе оказания помощи и оценки прогноза острые аллергические заболевания можно подразделить на легкие (аллергический ринит — круглогодичный или сезонный, аллергический конъюнктивит — круглогодичный или сезонный, крапивница), средней тяжести и тяжелые (генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок). Классификация и клиническая картина острых аллергических заболеваний представлены в табл. 1.
При анализе клинической картины аллергической реакции врач СМП должен получить ответы на следующие вопросы (табл. 2).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отека Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
Лечение острых аллергических заболеваний
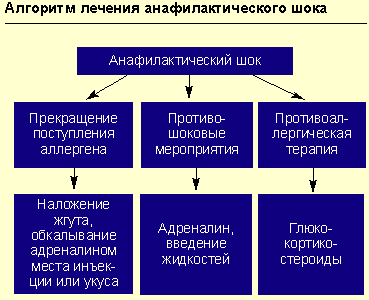
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, крапивнице. Выделяют классические антигистаминные препараты (например, супрастин, димедрол) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Необходимо отметить, что для классических антигистаминных препаратов в отличие от препаратов нового поколения характерно короткое время воздействия при относительно быстром наступлении клинического эффекта; многие из этих средств выпускаются в парентеральных формах. Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика семпрекса не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии. Эти препараты обладают длительным воздействием и предназначаются для приема внутрь.
При анафилактическом шоке и при отеке Квинке (в последнем случае — препарат выбора) внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие). Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид). При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, кларотадин) с глюкокортикостероидами (ГКС).
Побочные эффекты системных ГКС — артериальная гипертензия, повышенное возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС — осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Симптоматическая терапия.
При развитии бронхоспазма показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов (беродуала, атровента, вентолина, пульмикорта) через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия — 500-1000 мл, стабизола — 500 мл, полиглюкина — 400 мл). Применение вазопрессорных аминов (допамина — 400 мг на 500 мл 5%-ной глюкозы, норадреналина — 0,2-2 мл на 500 мл 5%-ного раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт. ст.) возможно только после восполнения ОЦК. При брадикардии допускается введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости инъекцию повторяют каждые 10 мин). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
Противошоковые мероприятия (см. рисунок).
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть (при наличии съемных зубных протезов их нужно удалить).
Адреналин вводят подкожно в дозе 0,1-0,5 мл 0,1%-ного раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 мин в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1%-ного раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в минуту). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт. ст. у взрослых и более 50 мм рт. ст. у детей).
Побочные эффекты адреналина — головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также случаи развития некрозов тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов. Противопоказания — артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Типичные ошибки, допускаемые на догоспитальном этапе
Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени; использование дипразина (пипольфена) опасно усугублением гипотонии. Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях. Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к госпитализации
Пациенты с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы.
А. Л. Верткин, доктор медицинских наук, профессор
А. В. Тополянский, кандидат медицинских наук
Источник